- Was sind die Bandscheiben?
- Wie kommt es zu einem Bandscheibenvorfall?
- Wo kann ein Bandscheibenvorfall auftreten?
- Mögliche Ursachen für einen Bandscheibenvorfall
- Symptome bei einem Bandscheibenvorfall
- Diagnose eines Bandscheibenvorfalls
- Behandlung des Bandscheibenvorfalls
- Vorbeugung vor einem Bandscheibenvorfall
- Aussicht auf Heilung bei einem Bandscheibenvorfall
Rückenschmerzen sind die häufigsten Beschwerden in Deutschland und damit ein sogenanntes Volksleiden. Ein Bandscheibenvorfall (auch Diskusprolaps oder Diskushernie genannt) kann ein Grund für Rückenschmerzen sein. Der Bandscheibenvorfall ist der Austritt des gallertartigen Gewebes der Bandscheibe durch einen Riss in dem Faserring, der es umgibt. Typischerweise schmerzt zuerst die betroffene Stelle. Die für einen Diskusprolaps typischen ausstrahlenden Schmerzen in den Arm oder sogar Lähmungen treten erst bei einer Reizung der Nervenwurzel auf. Die Stelle, an der die Beschwerden lokalisiert sind, gibt genaue Auskünfte über das Segment in der Wirbelsäule, in dem ein Bandscheibenvorfall vorliegt.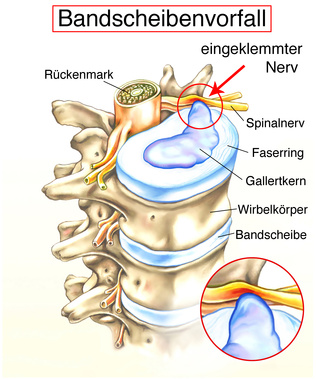
Was sind die Bandscheiben?
Die Bandscheiben sitzen in der Wirbelsäule zwischen den knöchernen Wirbelkörpern. Sie bestehen aus gallertartigem Gewebe. Dadurch können sie die Bewegungen der gesamten Wirbelsäule abfangen. Die Bandscheiben sitzen zwischen jedem der beweglichen Wirbel, ausgenommen die Wirbel des Kreuz- und Steißbeins – zwischen ihnen befinden sich keine Bandscheiben.
Die knöchernen Strukturen sind im Laufe der Evolution zusammengewachsen. Sie variieren außerdem in ihrer Anzahl von Person zu Person. Jeder Mensch besitzt jedoch 23 Bandscheiben, bei denen es zu einem Bandscheibenvorfall kommen kann. Ein Bandscheibenvorfall tritt am meisten bei Menschen zwischen 30 und 50 Jahren auf, bei Männern ein wenig häufiger als bei Frauen.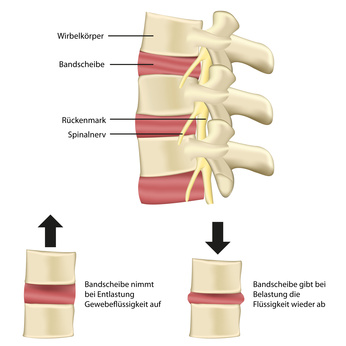
Wie kommt es zu einem Bandscheibenvorfall?
Tatsächlich ist der Aufbau der menschlichen Wirbelsäule für das Leben im heutigen Alltag nicht gemacht. Mit ihren zwei S-förmigen Wölbungen ist die Wirbelsäule hervorragend konstruiert, um einen aufrechten Gang zu gewährleisten und dabei das enorme Gewicht von Schädel und Gehirn zu tragen. Zusätzlich ermöglicht die Anatomie eine konstante Haltung des Kopfes und damit einen stabilen horizontalen Blick der Augen.
Doch das viele und langanhaltende Sitzen belastet die Bandscheiben, da die Wirbelkörper stetig aufeinanderliegen. Dabei wird die gallertartige Masse der Bandscheiben permanent und unter hohem Druck zusammengepresst. Der Blutfluss ist eingeschränkt und folglich auch die Versorgung mit Nährstoffen. Häufig kommt es auch nur zu einer Schwellung der Bandscheibe innerhalb des Faserrings. Erst wenn der Druck extrem zunimmt und die Hülle außerhalb der Bandscheibe reißt, tritt gallertartiges Gewebe der Bandscheibe aus und es kommt zu einem Bandscheibenvorfall.
Zusätzlich verkürzt sich durch das ständige Sitzen und die fehlende Bewegung die Muskulatur, die Rücken und Nacken stützt. Sie kann das hohe Gewicht des Kopfes und die großen mechanischen Belastungen durch Bewegungen nicht mehr abfangen. Beides lastet nun auf den Bandscheiben. Bleibt diese Situation unverändert und werden die Rücken- und Nackenmuskeln nicht trainiert, kann es zu einem Bandscheibenvorfall kommen.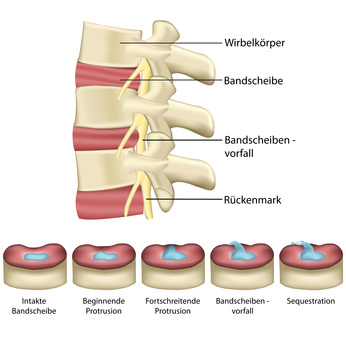
Wo kann ein Bandscheibenvorfall auftreten?
Die Art der Fehlbelastung ist für die Position der verletzten Bandscheibe und damit die Stelle, an der ein Bandscheibenvorfall auftritt, verantwortlich. Bei fast 90 Prozent aller Bandscheibenvorfälle liegt eine Verletzung im Lendenwirbelbereich vor. Dabei kann der Diskusprolaps auch im Übergang von Brust- zur Lendenwirbelsäule oder von Lendenwirbelsäule zum Kreuzbein sein. In nur knapp zehn Prozent der Fälle befindet sich der Bandscheibenvorfall in der Halswirbelsäule.

90 Prozent aller Bandscheibenvorfälle betreffen die Lendenwirbelsäule
Mögliche Ursachen für einen Bandscheibenvorfall
Ein Bandscheibenvorfall kann unterschiedliche Ursachen haben. Dabei bleibt die Wirkung aber am Ende die gleiche. Durch zu hohe Belastung auf die Bandscheibe kommt es zu einem Riss der Kapsel und die gallertartige Masse kann austreten. Die Ursachen, die dazu führen, können dennoch unterschiedlich sein.
Bandscheibenvorfall durch Fehlbelastungen des Körpers
Der Bandscheibenvorfall kann unter anderem plötzlich auftreten, beispielsweise wenn durch zu schweres Heben oder eine ruckartige massive Drehung des Oberkörpers die Kapsel reißt und daraufhin das gallertartige Gewebe austritt.
Häufiger wird ein Bandscheibenvorfall jedoch durch langanhaltende Fehlbelastungen des Körpers verursacht. Zusätzlich ist die Rücken- und Nackenmuskulatur, auf Grund von zu wenig Bewegung und Sport, verkürzt. Die komplexen Muskeln im Nacken- und Rücken Bereich sind geschwächt.
Hier arbeiten sowohl tiefliegende, als auch oberflächliche Muskeln eng zusammen. Das komplexe Geflecht aus 36 Rücken- und Nackenmuskeln ermöglicht die filigranen Bewegungen des Kopfes. Bei der Vorbeugung eines Bandscheibenvorfalls ist besonders die tief liegende Rückenmuskulatur wichtig. Die sogenannte autochthone Rückenmuskulatur liegt direkt an und um die Wirbelsäule. Ihre Kräftigung ermöglicht eine Entlastung der Bandscheiben und kann einen Diskusprolaps verhindern.
Bandscheibenvorfall durch mangelnde Bewegung
Die häufigste Ursache von Bandscheibenvorfällen ist mangelnde Bewegung. Dadurch verkürzt sich die Muskulatur. Die geschwächten Muskeln können die Wirbelsäule nicht mehr stützen und folglich auch nicht mehr entlasten. Die Wirbelkörper liegen jetzt schwer aufeinander und quetschen die Bandscheiben. Natürlich summiert sich der Druck von oben nach unten und die Kraft, die auf den Bandscheiben im Lendenwirbelbereich liegt, ist sehr groß. Wird die Wirbelsäule nicht durch Training der Rücken- und Nackenmuskulatur gestärkt, kommt es zum Bandscheibenvorfall.
Symptome bei einem Bandscheibenvorfall
In den meisten Fällen macht sich ein Bandscheibenvorfall zuerst in Form von Schmerzen an der verursachenden Stelle bemerkbar. Die Schmerzen treten dort auf, wo der Diskusprolaps vermeintlich vorliegt – also im Nacken- oder Lendenbereich. Hier kam es zum Riss der Kapsel und einem Austritt der gallertartigen Bandscheibe in das umliegende Gewebe. Neben diesen schmerzhaften Ereignissen kann zusätzlich das Rückenmark eingeklemmt sein. Es ist nicht eindeutig geklärt, ob der Schmerz nur durch die entstandene Verengung entsteht. Möglich wäre auch, dass durch den Bandscheibenvorfall eine Reaktion des Abwehrsystems ausgelöst wird, die Schmerzen verursachende Botenstoffe aussendet. Ein Bandscheibenvorfall kann sich außerdem als stechender Schmerz äußern, der unvermittelt auftritt. Im Volksmund ist dies als Hexenschuss bekannt.
Erst nach den abgegrenzten Beschwerden kann es zu einem Ausbreiten der Symptome des Bandscheibenvorfalls kommen. Drückt die ausgetretene Bandscheibe auf die Nervenwurzeln, werden diese gereizt und möglicherweise eingeklemmt. Jetzt zeigen sich weitere Symptome wie etwa:
- Lähmungen in Armen oder Beinen oder auch allen vier Gliedmaßen
- ein gestörtes Schmerzempfinden
- Störungen des Fühlens (Wahrnehmen beim Tasten)
- Einschränkungen der Sexualfunktionen
- Störungen der Funktionen des Ausscheidens
- spastische und schlaffe Lähmungen bei einer Beeinträchtigung des Rückenmarks
Diagnose eines Bandscheibenvorfalls
Anhand der Beschwerden kann der Arzt beurteilen, in welchem Segment der Bandscheibenvorfall vorliegen muss. Denn die Wirbelkörper haben unterschiedliche Formen und auf jeder Höhe der Wirbelsäule verlaufen andere Nerven. In weiteren bildgebenden Diagnoseverfahren wird diese Vermutung bestätigt und sichtbar gemacht. Daraufhin kann das weitere Vorgehen geplant werden.
Eine eingehende Befragung durch den Arzt ist der erste Schritt, um den möglicherweise vorliegenden Bandscheibenvorfall richtig zu erkennen. So kann der Bereich innerhalb der Wirbelsäule und das vom Diskusprolaps betroffene Segment zwischen den Wirbelkörpern eingegrenzt werden. Erst nach einer körperlichen Untersuchung folgt ein bildgebendes Verfahren um den bestehenden Verdacht eines Bandscheibenvorfalls zu bestätigen.
Bildgebende Verfahren zur Diagnose eines Bandscheibenvorfalls
Der Arzt ordnet eine Untersuchung im Computertomographen (CT) oder im Magnetresonanztomographen (MRT) an. Obwohl beide Verfahren ein Bild der Wirbelsäule und des möglichen Bandscheibenvorfalls zeigen können, bieten beide Verfahren Vorteile. Das CT benötigt weniger Zeit bis ein Bild erstellt ist. Doch der Patient ist, wie beim Röntgen, Röntgenstrahlung ausgesetzt. Dafür können auch hiermit Patienten, die Metallteile im Körper haben, bedenkenlos untersucht werden.
Das ist in einem MRT nicht möglich, da dies mit einem Magnet arbeitet, der Metall zum Schwingen bringt. Auf diese Weise entsteht ein Bild, aber es gefährdet Patienten mit Metallimplantaten. Die Untersuchungen dauern zwar länger, liefern aber ein sehr gutes Bild vom Skelett und auch den Weichteilen. Zusätzlich gibt das MRT keinerlei Strahlung ab und ist in dieser Hinsicht absolut unbedenklich.
Ein MRT-Bild ermöglicht eine genaue Zuordnung des Rückenmarkssegments, wenn dies durch körperliche Untersuchungen noch nicht eindeutig zugeordnet werden konnte. War dies zuvor schon der Fall, wird oft ein CT bevorzugt. Beide bildgebenden Verfahren müssen individuell vom Arzt beurteilt und anschließend zur Diagnostik bei einem Bandscheibenvorfall verordnet werden.
Behandlung des Bandscheibenvorfalls
Konnte durch das bildgebende Verfahren der Bandscheibenvorfall eindeutig diagnostiziert werden, ist der genaue Sitz der Schädigung bekannt. Jetzt kann der Arzt eine entsprechende Therapie aussuchen und vorschlagen. Grundsätzlich besteht die Möglichkeit, dass sich der Bandscheibenvorfall nach einer Weile von selbst wieder zurückbildet. Die Schwellung wird kleiner und damit der gallertartige Kern auch. Er drückt nicht mehr auf andere Strukturen.
Medikamente und Physiotherapie bei einem Bandscheibenvorfall
Zusätzlich verordnet der behandelnde Arzt bei einem Bandscheibenvorfall meistens schmerzstillende Mittel. Dabei wird der Patient ruhig gelagert, um die betroffene Stelle nicht zusätzlich zu belasten. Zeigen sich nach diesen ersten Maßnahmen innerhalb einiger Tage keine deutlichen Besserungen, kann der Arzt eine interventionelle Schmerztherapie veranlassen. Dabei spritzen sie Cortison unter Röntgenkontrolle direkt an den eingedrückten Nerv.
Bessern sich die akuten Schmerzen, sollte der Patient seine geschwächte Rückenmuskulatur durch Physiotherapie die wieder aufbauen und stärken. Bei rund 80% aller von Bandscheibenvorfall betroffenen Patienten führen diese Behandlungen zum Erfolg.
Bewegung und Sport sind auf jeden Fall das richtige Mittel, um Schmerzen zu lindern und ihnen vorzubeugen. Schon regelmäßige Spaziergänge können helfen, einem Bandscheibenvorfall vorzubeugen. Die Rücken- und Nackenmuskulatur arbeitet in einem komplexen Zusammenspiel. Wird ihre Funktionalität und Beweglichkeit erhalten, schont das die Wirbelsäule und schützt gleichzeitig vor Rückenschmerzen und einem Bandscheibenvorfall.
Peridurale Infiltration bei einem Bandscheibenvorfall
Sollte sich durch die konventionelle Therapie keine Besserung erzielen lassen, besteht die Möglichkeit einer periduralen Infiltration oder einer periradikulären Therapie. Beide Maßnahmen sind weniger invasiv als eine OP. Hierbei werden unter Kontrolle durch einen Computertomographen (CT) entzündungshemmende und schmerzstillende Mittel direkt an die Nervenwurzel gespritzt. Beide Varianten bieten aber nicht immer die Aussicht auf Erfolg. Die Schwellung und damit der Diskusprolaps bilden sich nicht in jedem Fall zurück.
Operation bei einem Bandscheibenvorfall
Als letzte Möglichkeit steht nur noch eine Operation des Bandscheibenvorfalls zur Verfügung. Dabei kann eine Versteifung der Wirbelsäule (Spondylodese) durchgeführt oder eine Prothese der Bandscheibe eingesetzt werden. Früher musste der Brustkorb mit einem dreißig Zentimeter langen Schnitt geöffnet werden. Heute gibt es die Möglichkeit, den Bandscheibenvorfall minimal-invasiv zu operieren. Bei der minimal-invasiven Bandscheiben-OP setzt der Chirurg meist vier kleine Schnitte, und zwar an den Stellen, die für den Eingriff nötig sind und den Zugang an die betroffene Stelle ermöglichen.
In Deutschland werden laut neuster Zahlen jährlich rund 150 000 Bandscheibenvorfälle operiert. Neuesten Studien zu Folge, sind ungefähr 90 Prozent davon nicht notwendig.
Vorbeugung vor einem Bandscheibenvorfall
Tatsächlich ist die beste Vorsorge, um einem Bandscheibenvorfall vorzubeugen Bewegung. Eine gut trainierte Muskulatur bleibt beweglich. Sie sichert Skelett und Gelenke vor Verletzungen. Die gestärkte Muskulatur im Nacken und Rücken stützt außerdem die Wirbelsäule. Damit nimmt sie den Druck von den Bandscheiben und schützt vor einem Bandscheibenvorfall.
Um den Rücken und die Muskulatur gezielt und richtig zu kräftigen, kann man sich an einen Physiotherapeuten wenden. Doch auch die meisten Fitnessstudios bieten gezielte Rücken- und Wirbelsäulenkurse an. Diese werden oft auch über ein Präventionsprogramm der Krankenkassen finanziert.
In diesen speziellen Kursen wird die Muskulatur, die den Rücken stützt, mittels Rückentraining und Rückenschule gezielt gestärkt. Zusätzlich wird ein rückenfreundliches Aufstehen und Hinsetzen für Alltagssituationen erlernt. Mit diesen erstaunlich einfachen Dingen wird der Rücken effektiv gestärkt.
Aussicht auf Heilung bei einem Bandscheibenvorfall
Kein Bandscheibenvorfall gleicht dem anderen. Jeder Diskusprolaps hat eine andere Ursache. Und betroffene Patienten haben unterschiedliche Lebensumstände und unterschiedliche körperliche Voraussetzungen. Aber auch die Beschwerden eines Bandscheibenvorfalls können ganz unterschiedlich sein. Selbst wenn zwei Patienten das gleiche Ausmaß eines Bandscheibenvorfalls erlitten haben, ist es möglich, dass der eine keine Schmerzen spürt, der andere vor Schmerzen aber morgens kaum aus dem Bett aufstehen kann.
Die Tatsache, dass Bandscheibenvorfälle solche vielfältigen und unterschiedlichen Beschwerden zeigen, macht deutlich, warum die richtige Therapie so schwer zu ermitteln ist. Auch die Beurteilung des Verlaufs und damit die Aussicht auf Heilung ist schwierig zu beurteilen. Oft heilt ein Bandscheibenvorfall ohne weitere Maßnahmen nach ungefähr drei Monaten von selbst wieder ab.
Eine Operation, mit der sich viele Patienten und Ärzte eine schnelle Linderung der Schmerzen erhoffen, ist kein Garant für ein beschwerdefreies Leben. Im Gegenteil: Die OPs bereiten im Nachhinein oft zusätzliche Probleme. Der Bandscheibenvorfall sollte aber möglichst begleitend mit Schmerzmitteln behandelt werden. Durch die Gabe solcher bleibt dem Gehirn nicht die Möglichkeit, bei zu lang anhaltenden Schmerzen (länger als drei Monate), ein Schmerzgedächtnis aufzubauen. Dieses würde dazu führen, dass Betroffene später selbst kleine Beschwerden als heftigen Schmerz empfinden.
Die konservative Therapie eines Bandscheibenvorfalls mittels Schmerztherapie und Physiotherapie ist langwierig. Trotzdem erzielt sie oft die besten Ergebnisse, und das ohne gravierende Eingriffe und Nebenwirkungen. Bewegung und die Kräftigung der Muskeln ist ein langfristiger Prozess. Doch gezielte Übung für die Nacken- und Rückenmuskulatur sind die beste Möglichkeit, einem Bandscheibenvorfall vorzubeugen. Eine gestärkte Muskulatur bleibt langfristig gesund. Sie kann die Wirbelsäule besser stützen. Auf diese Weise werden die Bandscheiben entlastet und einer Diskushernie vorgebeugt.


